Несовершенный остеогенез (син. болезнь Лобштейна – Вролика, несовершенное костеобразование, внутриутробный рахит, синдром хрупких костей, болезнь «хрустального» человека) – является заболеванием опорно-двигательного аппарата, при котором отмечается чрезмерная хрупкость тканей. Подобное расстройство считается довольно редким генетическим недугом. Основная особенность болезни заключается в том, что в настоящее время она неизлечима.
Несовершенный остеогенез 1 передается от родителей к детям как по аутосомно-доминантному, так и по аутосомно-рецессивному типу. В среднем, у каждого 2 пациента с подобным диагнозом в качестве причины выступает спонтанная мутация генов.
Клиническая картина и степень тяжести выраженности симптомов напрямую зависят от варианта течения такого патологического процесса. Наиболее часто наблюдается повышенная ломкость костей, деформация костных структур и позднее прорезывание зубов.
Основу диагностирования составляют манипуляции, проводимые непосредственно клиницистом – рентгенография, а также генетическое тестирование. Зачастую с установлением правильного диагноза не возникает проблем, по причине специфической симптоматики.
Специфического лечения в настоящее время не существует. Терапия направлена на поддержание нормального состояния больного и включает в себя физиотерапевтические процедуры, прием лекарственных препаратов и устранение переломов.
В международной классификации болезней десятого пересмотра, подобному отклонению отведено собственное значение. Таким образом, код по МКБ-10 – Q78.0.
Этиология
Несовершенный остеогенез представляет собой наследственный недуг, в основе которого лежит нарушение процесса костеобразования, что приводит к остеопорозу генерализованной формы и повышенной ломкости костей.
Патология является редкой, поскольку частота встречаемости составляет: 1 случай на 10-20 тысяч новорожденных. В основе болезни лежит нарушение синтеза белков соединительной ткани, а именно: коллагена 1 типа. Такое нарушение обуславливается мутацией генов, которые кодируют цепи этого вещества.
В подавляющем большинстве случаев заболевание наследуется по аутосомно-доминантному типу, реже – по аутосомно-рецессивному. В первой ситуации больной ребенок появится на свет только тогда, когда от такого заболевания будет страдать один из родителей. Второй вариант болезни возникает, когда оба родителя имеют мутацию гена Col AI или Col AII, но сами не имеют такого недуга, при этом отмечается тяжелое течение патологии. Множественные переломы возникают у плода еще во время внутриутробного развития.
В любом случае либо нарушается структура коллагена, который входит в состав костей и иных соединительных тканей, либо происходит выработка недостаточного количества такого вещества.
В таких ситуациях костная ткань, несмотря на совершенно нормальный рост кости, претерпевает следующие изменения:
- пористое строение;
- формирование костных отростков;
- появление многочисленных пазух, которые заполняются рыхлой соединительной тканью;
- истончение кортикального слоя.
Именно это приводит к понижению механических свойств и патологической ломкости костей при протекании такого недуга.
Классификация
По времени возникновения клинических признаков, несовершенный остеогенез у детей бывает:
- ранним – переломы возникают во время родовой деятельности или в первые дни жизни малыша;
- поздним – симптоматика начинает развиваться в период, когда ребенок делает первые шаги.
Разделение болезни в зависимости от типа:
- первый – характеризуется появлением переломов сразу после рождения;
- второй – нарушение развития скелета (физическое развитие не соответствует возрасту ребенка);
- третий – отличается переломами с момента рождения до подросткового возраста;
- четвертый – наблюдается минимальное нарушение целостности костной ткани, но в то же время происходит преждевременное развитие ;
- пятый – выражается в уникальном, сетчатоподобном строении костной ткани;
- шестой – костная ткань в таких случаях носит название «рыбья чешуя»;
- седьмой – происходит мутация не костной, а хрящевой ткани;
- восьмой – самый тяжелый вариант течения, приводящий к сильному изменению белка и летальному исходу.
Симптоматика
Клиническое проявление раннего и позднего несовершенного остеогенеза будет несколько отличаться.
Например, в первом случае клинические признаки включают в себя:
- истонченную бледную кожу;
- тонкую подкожную клетчатку;
- врожденные переломы бедренной кости, а также голени, предплечья и плеча (реже встречается повреждение ключицы, грудины и позвоночного столба);
- общая .
Примерно 80% малышей с такой формой патологии умирают на первом месяце жизни, из них более 60% в первые дни. Помимо этого, у таких детей отмечаются несовместимые с жизнью внутричерепные родовые травмы, респираторные инфекции и различные дыхательные расстройства. В целом дети не доживают до 2 лет.
Симптоматика поздней формы представлена:
- повышенной ломкостью костей;
- прогрессирующей ;
- поздним закрытием родничков;
- отставанием ребенка в физическом развитии;
- разболтанностью суставов;
- атрофией мышц;
- множественными вывихами и подвывихами;
- деформацией и укорочением конечностей;
- искривлением позвоночника и костей грудной клетки.
Несовершенный дентиногенез характеризуется:
- поздним прорезыванием зубов – ближе к 2 годам;
- аномалиями прикуса;
- желтизной зубов;
- патологическим стиранием и легким разрушением зубных единиц;
- множественным .
После полового созревания склонность к переломам костей постепенно снижается.
Помимо этого, симптоматика включает в себя:
- низкий рост;
- мягкие кости черепа;
- формирование паховых и пупочных грыж;
- повышенное потоотделение;
- формирование конкрементов в почках;
- частые носовые кровотечения;
- нарушения умственного и полового развития.
При возникновении таких симптомов, стоит как можно скорее обратиться за врачебной помощью. Несмотря на то что недуг неизлечим, терапия поможет избежать развития осложнений и поддержать состояние больного.
Диагностика
Несовершенный остеогенез диагностика зачастую не вызывает трудностей, тем не менее процесс установления правильного диагноза обязательно должен носить комплексный подход.
В первую очередь педиатру необходимо самостоятельно провести несколько манипуляций:
- изучить семейный анамнез для определения того, по какому типу был унаследован недуг;
- ознакомиться с историей болезни;
- тщательно осмотреть больного;
- детально опросить родителей пациента для составления полной клинической картины, выяснения первого времени появления и интенсивности выраженности клинических проявлений.
Лабораторные исследования ограничиваются осуществлением микроскопического изучения биоптата и проведением ДНК-анализа.
Наиболее информативные инструментальные процедуры в данном случае представлены:
- биопсией кости и кожи;
- рентгенографией;
- КТ и МРТ.
Помимо педиатра, в диагностировании принимает участие терапевт, генетик, стоматолог, отоларинголог, травматолог и ортопед.
Правильный диагноз можно поставить во время внутриутробного развития плода – на 16 неделе гестации при помощи акушерского УЗИ. В некоторых случаях для подтверждения диагноза проводится биопсия ворсин хориона и ДНК-тесты.
Несовершенный остеогенез дифференцируют от:
- синдрома Элерса – Данлоса;
- хондродистрофии.

Лечение
Полностью вылечить недуг не представляется возможным, но консервативные методики направлены на:
- улучшение процессов минерализации костной ткани;
- предупреждение развития новых переломов;
- физическую, психологическую и социальную реабилитацию.
Несовершенный остеогенез лечение включает в себя:
- курсы лечебного массажа;
- лекарственный электрофорез и УФО;
- индуктотермию и магнитотерапию;
- гидротерапию и ЛФК;
- прием поливитаминов, а также препаратов кальция и фосфора;
- стимуляцию синтеза коллагена препаратом «Соматотропин»;
- применение лекарств, которые тормозят разрушение костной ткани – это бисфосфонаты.
Для устранения переломов применяют:
- репозицию костных отломков;
- гипсовую иммобилизацию конечности.
При ярко выраженной деформации кости обращаются к хирургическому вмешательству – к корригирующей остеотомии с интрамедуллярным или накостным остеосинтезом. В первом случае фиксатор устанавливают снаружи кости, что дает возможность сопоставить обломки между собой, а во втором – внутри кости.
Помимо этого, пациентам может потребоваться ношение:
- ортопедической обуви;
- специальных ортезов и стелек;
- поддерживающих корсетов.
Возможные осложнения
Несвоевременная терапия такого заболевания приводит к следующим осложнениям:
- искривление верхних и нижних конечностей из-за неправильного сращения переломов;
- полная потеря слуха к 20-30 годам;
- раннее выпадение зубных единиц;
- частые .
Профилактика и прогноз
На фоне того, что основные причины развития несовершенного остеогенеза заключаются в генетических мутациях, специфические профилактические мероприятия полностью отсутствуют.
Единственной мерой предупредить развитие такого недуга выступает генетическое обследование пары, решившей стать родителями, а также ДНК-тесты, благодаря которым клиницист рассчитает вероятность появления ребенка на свет с подобным диагнозом.
Несовершенный остеогенез обладает неоднозначным прогнозом – при ранней форме развития патологического процесса пациенты редко доживают до 2 лет. Поздний вариант течения отличается более благоприятным течением, но в то же время в значительной степени ограничивает продолжительность и снижает качество жизни.
Все причины развития патологии связаны с генетическими аномалиями. Патология может передаваться от одного из больных родителей, или же в случае, когда у родителей отсутствует заболевание, но есть подверженный мутации ген.
Из-за генетических аномалий и мутации генов, происходят различные нарушения выработки коллагена, или его структуры. Коллаген - основной структурный белок костей, волос и кожи, и его неполноценность станет причиной частых переломов, деформаций костного скелета и других специфических симптомов. Формируются и другие характерные инвалидизирующие деформации. Негативному влиянию подвергаются респираторный тракт, сердце, почки и нервная система. В некоторых случаях, трудности развития касаются и зубов - нарушение развития, задержка сроков прорезывания, структуры.
Симптомы
Основные симптомы патологии связаны с чрезмерной хрупкостью костей. Первые травмы и переломы могут регистрироваться даже у ещё не рождённого малыша, происходить в процессе родов, или на первом году жизни. Характерны существенные деформации грудной клетки, конечностей, изменения формы костей.
Кроме симптомов, связанных с костной тканью, присоединяются и признаки поражения мышечной ткани и внутренних органов. Мышцы становятся дряблыми и отстают в развитии, ослабевают суставы, формируются паховые и пупочные грыжи, может страдать функция слуха и зрения, вплоть до полной потери. Дети с подобным диагнозом отстают в развитии, маленького роста.
В клинической практике, разделяют следующие формы заболевания:
- ранняя форма, также называется врождённой (болезнь Фролика) первые переломы регистрируются ещё внутриутробно, или в ранние сроки после рождения;
- поздняя форма (болезнь Лобштейна) частые переломы регистрируются гораздо позже - после года.
Диагностика несовершенного остеогенеза у ребёнка
Диагностирование заболевания может осуществляться ещё в родильном отделении, или же в более старшем возрасте, при постоянных переломах или же при существенной задержке прорезывания зубов. Согласно статистическим данным, несовершенный остеогенез, является одной из самых частых генетических патологий костной системы и встречается у одного ребёнка на 10 - 20 тыс. новорождённых.
Диагностированием заболевания может заниматься сразу несколько специалистов - неонатолог, ортопед-травматолог, генетики, иммунологи и многие другие специалисты. Диагноз же выставляется на основании жалоб, внешнего осмотра, генетических и визуальных методов исследования.
В первую очередь, доктор будет оценивать семейный анамнез - наличие генетических заболеваний, передающихся по наследству, были ли подобные патологии у ближайших кровных родственников. Далее будет изучать самого ребёнка - жалобы, частоту переломов, сроки прорезывания зубов, их состояние, наличие переломов и др.
В обязательном порядке назначаются визуальные методы исследования - рентгенография всего скелета, при необходимости это может быть КТ. Такие снимки позволят оценить состояние костной системы ребёнка, заметить малейшие изменения.
Нередко назначается биопсическое исследование костей. При этом, с помощью специальных инструментов забирается небольшой кусочек костной ткани с последующим его изучением под микроскопом.
За счёт того, что основная причина формирования повышенной хрупкости костей кроется именно в нарушении выработки коллагена, необходимо молекулярно-генетический анализ коллагена.
При вовлечении в процесс других органов и систем, необходимо назначение исследования других узких специалистов.
Осложнения
К сожалению, при постановке такого диагноза у новорождённых, прогноз не утешителен. Часто из-за осложнений и множественных переломов дети погибают. Более благоприятный прогноз при поздней форме заболевания, активное лечение позволит вести практически полноценный образ жизни.
Лечение
Что можете сделать вы
Лечение, которое может быть осуществлено самостоятельно родителями - оказание первой помощи ребёнку при переломах, но в любом случае, необходима консультация травматолога. Чаще всего, переломам подвержены трубчатые кости - конечности, ключица. И если после падения, удара у ребёнка все признаки переломов - отёк, нарушение подвижности, сильная боль, изменение цвета кожного покрова, необходимо иммобилизовать повреждённую область - наложить шину, и сразу же отправиться в ближайший травмпункт.
Лечением основной патологии, может заниматься только квалифицированный специалист, нередко целый тандем.
Что делает врач
Основные цели лечения - снять симптомы, наладить выработку коллагена (или сделать его полноценным), и укрепить кости. Для достижения этих целей назначается многоуровневая терапия. Лечение может быть осуществлено консервативным и хирургическим методом, нередко одно лечение сменяет другое.
Из лекарственных препаратов, в рамках консервативного лечения, назначают антиоксиданты, витамины, минеральные компонента, гормоны. Хорошо себя зарекомендовали физиотерапевтические методы исследования, например, электрофорез с минералами, массаж и даже специальный комплекс упражнения для укрепления мышечного каркаса.
В случае если уже была сформирована серьёзная деформация скелета или отдельных костей, назначают хирургические методы лечения.
Профилактика
Основная профилактическая мера несовершенного остеогенеза у ребёнка - консультация у генетиков на этапах планирования беременности, особенно если подобные заболевания были у ближайших кровных родственников.
2973 0
Заболевания костей и суставов могут поражать даже специалистов медицинской деятельности, которые имеют огромный опыт в своей сфере и достигли определенного уровня мастерства.
Но даже опытные врачи приходят в ужас, когда видят новорожденного «хрустального» человека.
Понятие и статистика
Несовершенный остеогенез или «болезнь хрустального человека» представляет собой серьезное нарушение внутриутробного развития костей и суставов.
Заболевание характеризуется повышенной хрупкостью костей и суставов скелета у человека. Объяснение представленному заболеванию можно найти в нехватке коллагена в организме больного, либо несоответствия показателям нормы описываемого важного белка в строении костного скелета.
Заболевание относится к генетическим проявлениям и возникает у малышей, чьи родители также страдают патологией.
В редких случаях болезнь диагностируется у детей совершенно здоровых родителей и родственников. Такие особенности объясняются спонтанной мутацией.
Статистика заболевания может привести беременных женщин в паническое состояние, поскольку показатель фиксированных случаев составляет 1 новорожденный ребенок на 15 тысяч всех беременностей.
Не следует поддаваться эмоциям, поскольку современные медицинские исследования и методы лечения могут привести к положительным результатам оздоровления больного ребенка.
Причины заболевания
Как уже было оговорено выше описываемое заболевание является следствием наследственной мутации генов коллагена, что приводит к нарушению его строения или нехватке в организме.
Также на проявление «болезни хрустального человека» влияет нехватка синтезированного коллагена.
Такой вид заболевания протекает в более легкой форме и характеризуется повышенной степенью ломкости костей, что приводит к частым переломам у больного человека. После пубертатного периода количество переломов значительно уменьшается, а в зрелом возрасте все повторяется.
Объяснить причины спонтанной мутации специалисты не могут. Единственное, что можно посоветовать беременным женщинам – это внимательно относиться к своему здоровью и проходить регулярное обследование в период беременности.
Не употребляйте алкоголь и откажитесь от курения во время внутриутробного развития человека.
Типы и симптомы заболевания
Несовершенный остеогенез имеет несколько форм проявления и развития, что характеризуется отличительными симптомами и структурой костей больного человека.
Тип I – слабая форма
Количество страдающих именно этим типом составляют примерно 50% всех выявленных случаев. Как уже упоминалось, больные подвержены частым переломам костей и вывихам суставов.
Риск переломов снижается после 10 лет жизни, но уже после 40 летнего возраста больной возвращается в группу риска.
При первом типе происходят определенные изменения в аорте, в результате чего можно наблюдать частые носовые кровотечения.
Тип II – перинатально-летальный
Эта форма проявления несовершенного остеогенеза характеризуется частой смертью плода еще в период беременности женщины. В ином случае происходят преждевременные роды на малых сроках беременности. Здесь также выделяют три группы:
- Группа А – фиксируются повреждения головы еще на этапе внутриутробного развития. Дети рождаются ростом всего 20-30 см. Ярко выражены нарушения мозговой активности и дыхательной системы. Новорожденные либо рождаются мертвыми, либо умирают в первые несколько дней (в редких случаях умирают в конце первого месяца жизни). Смерть ребенка вызвана многочисленными переломами.
- Группа Б – признаки проявления заболевания те же, что и у группы А, за исключением нормального развития дыхательной си или с небольшими отклонениями от норм. Такие новорожденные могут прожить несколько лет. У них отмечается укороченность всех трубчатых костей.
- Группа В – диагностируется очень редко. Новорожденные умирают в первые дни жизни или уже рождаются мертвыми. Отмечается истончение трубчатых костей и отсутствие оссификации черепа.
Тип III — нарушение роста костей
Тип III встречается крайне редко и характеризуется нарушением роста костей.
Тело новорожденного при малом росте может иметь нормальный вес. Также диагностируется нарушение кровообращения, что в большинстве случаев становится причиной смерти. Фиксируют переломы костей во время родов.
Тип IV- нарушения в росте скелета
Тип IV характеризуется наличием нарушений скелета. Через несколько лет у больного возникают мозоли костей, а количество переломов уменьшается. После 30 отмечается нарушение слуха.
Выявить тип или группу патологии помогает комплексная диагностика, которая проводится сразу же после рождения малыша.
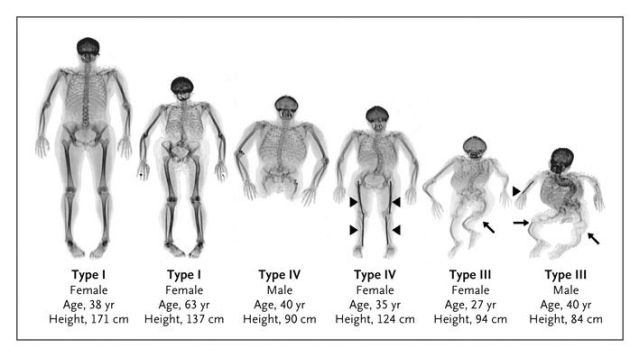
На фото несовершенный остеогенез четырех типов
Диагностика заболевания
Диагностика происходит в два этапа. Следует также отметить, что существует внутриутробная диагностика. Здесь используется ультразвуковое исследование.
При подозрениях на наличие нарушений структуры коллагена проводят дополнительный ряд химических обследований с забором амниотической жидкости и эпителиальных тканей у беременной женщины.
Сразу же после рождения больного малыша проводят ряд инструментальных исследований, где выделяют:
- рентген – с помощью снимка можно выявить имеющиеся переломы;
- денситометрия – осуществляется исследование минеральной полости костной ткани;
- производят забор костной ткани для биопсии.
Помимо инструментальных проводятся и лабораторные исследования:
- на основе крови выявляются нарушения в структуре ДНК;
- проводят сдачу анализов на диагностику коллагена;
- производят несколько анализов на основе биопсии кожи.
На основании проведенной диагностики специалисты составляют схему подходящего лечения.
Лечение патологии
 Лечение несовершенного остеогенеза происходит несколькими методами, в числе которых выделяют медикаментозный способ, основанный на применении больным препаратов для увеличения плотности костей с целью уменьшить количество переломов.
Лечение несовершенного остеогенеза происходит несколькими методами, в числе которых выделяют медикаментозный способ, основанный на применении больным препаратов для увеличения плотности костей с целью уменьшить количество переломов.
В состав лекарственных препаратов должны входить кальций, витамин D, соли калия, магния и прочие полезные химические вещества.
Помимо медикаментозной терапии используют физиотерапию и лечебную гимнастику. Также в основе лечения состоит психотерапия, которую проходят родители больного малыша и прочие родственники.
Задача психотерапии объяснить основные правила и методы для дальнейшего обучения малыша поведению в обществе, чтобы он самостоятельно мог избегать ситуаций, которые могут повлечь перелом.
Осложнения и прогноз
Предупредить и обезопасить своего ребенка от развития патологии невозможно, но при своевременном лечении и выполнении всех советов и рекомендаций, высказанных врачом, новорожденные малыши могут вырасти и реализоваться в жизни, поскольку характерных психологических или умственных отклонений у детей не выявляется.
Осложнения же могут спровоцировать полученные при падении, ведь для «хрустального» человека небольшой удар мячом по спине во время игры в футбол может закончиться переломом позвоночника.
Именно поэтому жизнь хрустальных людей нельзя сравнивать с жизнедеятельностью здоровых.
Они должны оберегать себя от малейших травм и ушибов, любое падение может привести к перелому ноги и последующему нахождению в инвалидном кресле.
Если родители примут своего ребенка и начнут соответствующие действия для его выздоровления, можно добиться хороших результатов и положительной динамики.
Полного выздоровления, как правило, не последует, но благодаря современному техническому прогрессу можно существенно облегчить жизнь больного.
Несмотря на то, что НО является самым частым генетическим заболеванием костей (примерно, 1 случай на 10-20 тыс. новорождённых), ещё 10-15 лет назад студенты медицинских вузов учились по учебникам, где несовершенному остеогенезу отводилась пара абзацев. Кроме сведений о генетической природе заболевания, в них было написано, что эффективного лечения не существует, а прогноз неблагоприятен. Однако благодаря проводимой в последние десятилетия работе учёных и врачей по всему миру, сейчас мы знаем намного больше, как о причинах, так и о том, как нам облегчить или даже нормализовать жизнь детей с хрупкими костями.
В основе заболевания лежат генетические нарушения, приводящие к недостаточной выработке или нарушению структуры коллагена I типа - основного белка костной ткани. Вследствие недостаточности этого белка плотность костей оказывается резко сниженной, что приводит к частым переломам, нарушению роста и осанки, развитием характерных инвалидизирующих деформаций и сопутствующим проблемам, включающим дыхательные, неврологические, сердечные, почечные нарушения, потерю слуха и прочее. При некоторых типах и подтипах отмечается также несовершенный дентиногенез - нарушение формирования зубов. Кроме того, часто наблюдается обесцвечивание белков глаз, так называемые «голубые склеры».
Дети с НО в целом отличаются цепким умом, эмоциональной лабильностью, креативностью и целеустремлённостью, однако психологическое состояние, развитость и мотивированность каждого отдельного ребёнка сильно зависит от обстановки в семье. Примерно в половине семей, где растут дети с НО, наблюдаются психологические проблемы разной степени выраженности, что серьёзно влияет на успешность лечения.
В настоящий момент описано больше десяти типов НО, первые пять из которых распространены значительно чаще и передаются по аутосомно-доминантному типу. Для некоторых типов существует генетическая диагностика, однако чаще диагноз ставится на основании клинических признаков. Для всех типов с установленной генетической поломкой возможна пренатальная диагностика, однако медицинским показанием для прерывания беременности может служить только диагностирование НО II типа - самого тяжёлого из всех.
Наиболее благополучным течением отличается НО I типа. Он обусловлен количественным недостатком формирующего кости белка, тогда как при всех остальных типах возникают качественные нарушения. Даже при отсутствии лечения люди с I типом НО часто вырастают относительно здоровыми, заводят семьи и рожают детей, каждый из которых имеет 50%-ный шанс родиться с таким же заболеванием. Иногда они узнают о своём заболевании, только приводя на диагностику ребёнка. Известны не только семьи, но даже поселения, в которых НО I типа встречается значительно чаще, чем в популяции в целом. При адекватном лечении дети с НО I типа практически ничем не отличаются от здоровых, и даже могут превосходить их в спорте.
Второй тип, напротив, самый тяжёлый и называется «летальным перинатальным НО». Он обусловлен как нехваткой коллагена I типа, так и нарушением его структуры. Более 60% детей с НО II типа умирают в первые 24 часа жизни и более 80% - на первом месяце жизни. До своего первого дня рождения такие дети доживают чрезвычайно редко. Сразу после рождения у них развиваются тяжёлые дыхательные расстройства, которые, наряду с респираторными инфекциями и внутричерепными кровоизлияниями, являются основной причиной смерти. В клинической практике всех таких детей, выживших на первом году жизни, причисляют к III типу НО, поскольку эти типы весьма схожи, за исключением исхода. Таким образом, 2-3-хлетних детей с НО II типа попросту не бывает.
Остальные типы формируют группу прогрессивно деформирующих среднетяжёлых НО. В их основе лежит нарушение структуры коллагена I типа, обусловленное повреждением различных генов. Эти типы характеризуются разной степенью тяжести - от относительно умеренных IV, V и VI типов до более тяжёлых III, VII и VIII типов - и разной частотой встречаемости - аутосомно-доминантные формы встречаются гораздо чаще рецессивных. Некоторые типы различаются только гистологически, а у иных есть характерные клинические особенности. Например, для НО V типа характерно окостенение луче-локтевой межкостной мембраны, а также выраженные костные разрастания («псевдосаркомы») в местах переломов.
Обследование при подозрении на несовершенный остеогенез ограничено. Чаще всего диагноз ставится на основе клинико-анамнестических данных и характерной рентгенологической картины остеопороза. Достоверное исследование плотности костной ткани - денситометрия - проводится только после трёх лет и в большей степени служит для контроля успешности лечения, чем для верификации диагноза. Постнатальная генетическая диагностика производится в неясных случаях и по желанию родителей.
Поскольку НО - генетическое заболевание, в настоящее время возможно только симптоматическое (направленное на устранение симптомов) и отчасти патогенетическое (влияющее на развитие заболевания) лечение. Целью лечения при НО I типа является полноценная нормальная жизнь, при среднетяжёлых НО - полное самообеспечение (автономность), а при НО II типа речь идёт о выживании новорождённого.
«Золотым стандартом» лечения остеопороза, основной проблемы при НО, является применение бисфосфонатов (памидроната, золедроновой кислоты, алендроната и пр.). Бисфосфонаты - вещества, проникающие в костную ткань и тормозящие её разрушение. Гомеостаз костной ткани поддерживается постоянной работой клеток остеобластов (формирующих ткань) и остеокластов (рассасывающих её). Бисфосфонаты смещают баланс, способствуя апоптозу (запрограммированной смерти) остеокластов и тормозя разрушение кости. В то же время положительное влияние бисфосфонатов на формирование кости, хотя и слабое, тоже имеет место. Обычно лечение начинают с более изученной внутривенной формы (памидронат), которая требует введения каждые 2-4 месяца. Памидронат обладает рядом неприятных побочных эффектов, включая лихорадку и понижение кальция в крови, но в целом переносится хорошо.
Ограниченное, но иногда весьма успешное применение имеет гормон роста, усиливающий обмен веществ в костях и способствующий росту трубчатых костей. В отличие от протокольного памидроната, гормон роста не входит в стандарт, и целесообразность его применения оценивается врачом индивидуально.
К прочим лекарственным средствам, применяемым при лечении НО, относятся препараты кальция и витамина D, которые имеют вспомогательное значение.
Не менее важную роль, чем лекарства, играет программа физической реабилитации. После нескольких переломов дети и родители начинают бояться движения, предпочитая, как им кажется, наиболее безопасный способ существования - обездвиженный. В результате происходит не только атрофия мышц, но и так называемый гипокинетический остеопороз, который значительно больше предрасполагает к переломам, чем адекватная физическая нагрузка. Больше того, поскольку целью лечения является полноценная жизнь или хотя бы полная автономия, очевидно, что лежачий образ жизни уводит ребёнка от этой цели и делает бессмысленной всю остальную терапию. Задача врачей - переломить представления детей и родителей о безопасном и обучить их упражнениям, с помощью которых они постепенно будут идти к главной цели.
На каком-то этапе лечения дальнейшей абилитации больных может мешать выраженность костных деформаций. В таких случаях применяется хирургическое лечение - корригирующая остеотомия с интрамедуллярным остеосинтезом. Эти слова означают, что деформированная кость разрезается, отрезки сопоставляются таким образом, что восстанавливается ось конечности, а затем укрепляются штифтом, который вводится в костномозговой канал. Целью операции является восстановление функции, а не просто косметическое исправление конечности, поэтому она проводится, только когда пациент готов эту конечность нагружать. В качестве штифтов используются или гибкие тены, удерживающиеся в канале за счёт внутреннего напряжения, или телескопические штифты, удлиняющиеся с ростом ребёнка.
Таким образом, наибольший успех приносит междисциплинарный подход к ведению таких пациентов. Пока педиатр обеспечивает общее здоровье и борется с остеопорозом и нарушениями роста с помощью медикаментов, хирург-ортопед контролирует правильность ведения переломов и решает вопрос о вспомогательных средствах, таких как ортопедическая обувь, стельки, ортезы, корсеты и пр., а врач-реабилитолог подбирает программу физических упражнений, способствующих постепенному формированию функций, вершиной которых для многих детей является правильная ходьба. Кроме того, эффективная работа междисциплинарной группы невозможна без участия психологов, которые разрешают семейные проблемы, повышают мотивацию, помогают бороться со страхами (главный из которых - страх перед переломом), а также социально адаптируют детей. Решения об оперативном лечении тоже принимаются коллегиально, когда все участники группы согласны, что ребёнок готов к операции.
В широком смысле важную роль в междисциплинарной группе играют родители пациентов. Именно на них ложится основная работа по абилитации в то время, пока ребёнок находится дома. Родители в разных странах объединяются в родительские организации, которые способствуют распространению информации и помогают своим членам бороться с болезнью и собирать средства для лечения в благотворительных фондах. Связь между всеми специалистами, родителями и фондами происходит через центральное звено междисциплинарной группы - координатора.
В России существует несколько центров, оказывающих помощь детям с НО. Хрупкими пациентами занимаются в Москве, Санкт-Петербурге, Уфе и некоторых других городах, однако условия лечения, к сожалению, пока сильно различаются. В полной мере междисциплинарный подход успешно действует в московском Европейском медицинском центре (ЕМЦ), где организовано полноценное лечение и обследование детей с НО в ходе 2-3-хдневных плановых госпитализаций, на которые дети приглашаются каждые 2-4 месяца. Группа специалистов, состоящая из педиатра, генетика, ортопеда, реабилитолога и психологов, контролируют процесс лечения и абилитации. Оперативное лечение с применением тенов проводится здесь же, а при необходимости установки телескопических штифтов, которые в нашей стране не лицензированы, Центр отправляет детей в Германию. Ведение детей с НО в ЕМЦ полностью оплачивается благотворительными фондами.
Несовершенный остеогенез - редкое заболевание скелетного остова человека, выражающееся в повышенной хрупкости костей. Бывает наследственным или приобретенным.
Болезнь проявляет себя по-разному. Случается, что дети уже рождаются с переломами костей. Нередко у новорожденного переломов нет, но они постоянно происходят в первые годы жизни. Если же заболевание имеет легкую форму, хрупкость костей может дать о себе знать в школьном возрасте, а иногда и после полового созревания.
Если болезнь проявляется после рождения ребенка, считается, что он унаследовал ее от одного из родителей. Тогда же, когда новорожденный уже имеет множественные переломы, носителями вызывающего патологические изменения гена, вероятнее всего, являются и мать, и отец.
Несовершенный остеогенез в тяжелых формах приводит к сильным искривлениям позвоночника, низкорослости, глухоте. Тяжелая форма болезни может вызвать скручивание, укорачивание и утолщение костей. Продолжительность жизни таких больных, как правило, невелика.
Причины
Основной причиной несовершенного остеогенеза является мутация генов белка коллагена, которая в основном бывает наследственной. В редких случаях она может возникнуть и спонтанно. В результате изменения структуры белка нарушается процесс его синтеза. Это приводит к патологии формирования клеток хрящевой и костной ткани.
Еще одна причина несовершенного остеогенеза – недостаточная выработка коллагена, который не является мутированным. В этом случае болезнь чаще всего имеет легкую форму. При такой форме случаются лишь отдельные переломы конечностей, количество которых обычно снижается после пубертатного периода.
Симптомы
Симптомы несовершенного остеогенеза нередко дают о себе знать уже в первые годы жизни ребенка. У больных новорожденных голова бывает увеличенной в размерах, родничок широкий, долго не зарастает, а кости черепа продолжительное время остаются очень мягкими. У ребенка могут быть искривленные и укороченные конечности. Такие дети способны получить перелом при пеленании или во время спокойных игр.
Малыши с повышенной хрупкостью скелета плохо растут и мало двигаются, слабо реагируют или вообще не реагируют на звуки голоса и посторонние шумы из-за атрофии мышц и тугоухости. Больные дети отстают в физическом развитии, но умственное их развитие при этом в большинстве случаев остается нормальным.
Общие же симптомы заболевания можно описать так:
- Частые переломы, возникающие при небольших нагрузках на костную систему;
- Чрезмерно подвижные суставы;
- Голубой цвет склер;
- Плохо развитые мышцы;
- Деформация костей;
- Выпадение волос;
- Разрушение и выпадение зубов.
У больных наблюдаются паховые и пупочные грыжи и глухота. Они часто страдают патологиями аортального и митрального клапанов сердца, нефролитиазом, заболеваниями аорты, легких и т.д. Довольно часто при несовершенном остеогенезе грудная клетка раздувается и становится бочкообразной.
В целом, признаки болезни зависят от ее формы. При легкой форме значительной деформации костей, как правило, не бывает. Наблюдаются только сколиозы, повышенная ломкость костей и аномальная подвижность суставов. Могут случаться компрессионные переломы позвоночника. Люди с такой формой несовершенного остеогенеза при определенном соблюдении мер предосторожности могут прожить довольно долго.
Если коллаген вырабатывается в недостаточных количествах и при этом имеет измененную структуру, у больных, кроме частых переломов и тяжелой деформации костей, отмечаются проблемы с дыханием из-за недоразвитых легких. Они обычно умирают в первый год жизни.
Лечение
Повышенная ломкость костей является очень тяжелой болезнью, которую современная медицина полностью вылечить пока не может. Поэтому цель лечения несовершенного остеогенеза заключается в снижении риска переломов за счет повышения минерализации костей и максимально вероятное восстановление нормального образа жизни пациента.
Медикаментозное лечение заключается в назначении больному препаратов кальция, бифосфонатов, витамина Д, гормональных препаратов, эргокальциферола, глицерофосфата, комплексонов, солей калия и магния.
В лечении несовершенного остеогенеза применяется ЛФК, физиотерапия, остеосинтез. В некоторых случаях рекомендуется хирургическое вмешательство, заключающееся в фиксировании неподвижности суставов при помощи металлоконструкций, различных трансплантатов и костной пластики.









